
物忘れ外来

物忘れ外来

もの忘れとは、記憶が関わる3つの過程、①情報を覚えること(記銘)、②情報を保存しておくこと(保持)、③情報を思い出すこと(想起)のうち、一度覚えた内容を思い出せなくなる想起の障害を指します。
もの忘れという言葉は、加齢による生理的な記憶力の低下(良性健忘)と、病的なもの(認知症)の両方を含めて使われることがあります。たとえば、その日の朝ごはんの献立を細かく思い出せないような物忘れは、加齢による記銘力の低下と考えられます。一方で、朝ごはんを食べたこと自体を忘れてしまうような場合は、病的な記憶障害の可能性が高いです。認知症は、脳の神経機能が低下することで起こる記憶障害や認知機能の障害によって日常生活に支障をきたした状態です。認知症で最も頻度が高いアルツハイマー病では、いつ・どこで・何が起こったかという日常の出来事や思い出の記憶(エピソード記憶)が初期から障害されやすいことが知られています。当院では、加齢や生活環境の変化によるもの忘れや認知機能の低下が気になる方を対象とした、もの忘れ外来を行っています。
特徴として、
などがありますが、今まで通りの暮らしができており物忘れにも自覚があります。「年齢相応の物忘れ」とも言われます。
軽度認知機能障害(MCI)は良性健忘と認知症の中間の状態で認知症の前段階のこともあります。
頭部MRI検査、血液検査で認知症の原因となる疾患がないことを確認し、認知機能検査とご家族やご本人から聴取した日常生活障害の評価を行って診断します。軽度認知機能障害(MCI)は一定数が5年以内に認知症に進行するとも言われています。アルツハイマー病が背景にある場合は以下の新薬が使用できることもあります。
2023年12月からアルツハイマー病に対する新しい治療薬が日本でも保険適応となり使用できるようになっています。これらはアルツハイマー病が原因となっている軽度認知症、および軽度認知機能障害(MCI)の患者さんが対象です。専門の病院でアミロイドPETもしくは髄液検査を行い、認知症にアルツハイマー病の病態が関わっている(脳内にアミロイドβ蛋白の蓄積が確認された)場合に治療効果が期待できます。
アルツハイマー病は脳に異常に蓄積したアミロイドβ蛋白により神経細胞が壊れて引き起こされる認知症です。これに対して、レカネマブやドナネマブは、蓄積したアミロイドβに結合して脳から除去を促す作用を持つ薬です。そのため、アミロイドβの蓄積はあるものの、まだ神経細胞の破壊が比較的軽度の段階(軽度認知症やMCI)にある方に限って使用されます。レカネマブは認知機能評価 MMSE 22点以上、ドナネマブはMMSE 20点以上28点以下の方に使用できます。また、アミロイドβが関与しない他のタイプの認知症(血管性認知症、レビー小体型認知症など)には効果は期待できません。
これらの新薬は、アルツハイマー病の進行を遅らせる効果は示されていますが、進行を完全に止めたり、すでに低下した認知機能を元に戻したりする効果は現時点では確認されていません。また、レカネマブやドナネマブはどの病院でも投与できるわけではなく、専門設備が整った病院に限られています。治療の適応や導入について気になる方は専門の医療機関へご紹介させていただきますので、どうぞご相談ください。
認知症は、記憶・思考・判断・言語・日常生活を行う力などの「認知機能」が継続的に低下し、日常生活や社会生活に支障をきたす状態です。
認知症の症状は「中核症状」と「周辺症状」の二つに分けられます。中核症状は脳の神経細胞の働きが低下することで直接的に起こる症状です。つまり、記憶や判断、日常生活動作などの基本的な認知機能の低下に関わります。 一方、周辺症状は一般に「行動・心理症状(BPSD)」と呼ばれます。抑うつや不安、気分の落ち込みなどの心理症状や、徘徊や落ち着きがないなどの行動症状が含まれます。
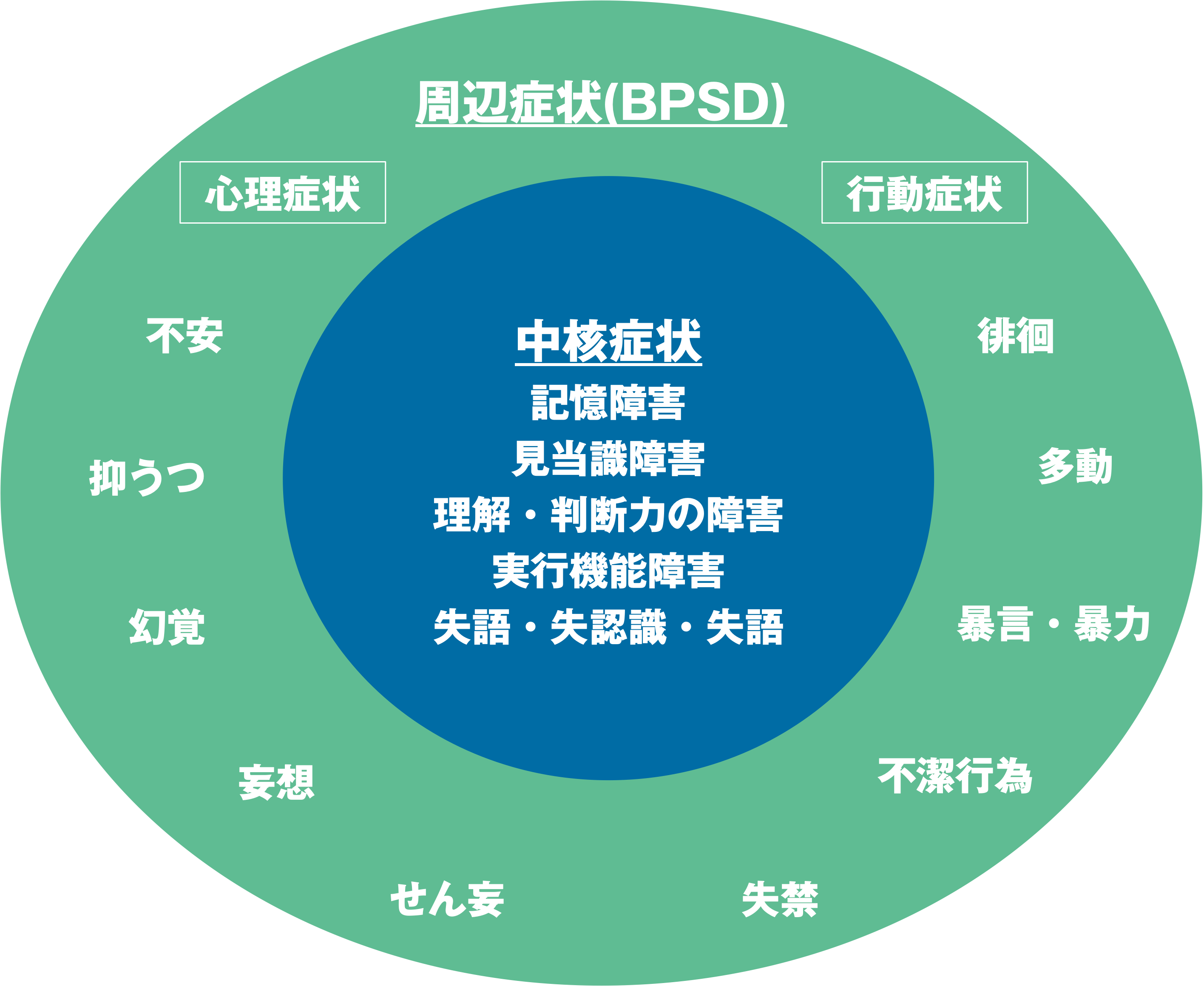
従来からある認知症の進行を予防する薬は4種類あります。
いずれもシナプス(神経細胞同士が情報をやりとりする部分)に作用し、脳内の神経伝達を助けることで認知機能の低下の進行を遅らせたり症状を和らげたりする効果があります。ドネペジル、ガランタミン、リバスチグミンは「やる気を高めるタイプ」、メマンチンは「気持ちを落ち着かせるタイプ」といわれており、主に中核症状の改善が期待されます。これらの薬は特徴が異なるため患者さん生活状況、服薬状況や認知機能の状態に合わせて選択する必要があります。また、これらの薬は単独でも使われますが、患者さんの状態によっては 2 種類を併用するケース もあり、その際は副作用や相互作用に注意しながら使われます。これらの薬そのものが BPSD を直接治す薬ではありませんが、 認知機能が安定することで不安や混乱が減り、間接的に気分や行動が落ち着くことがあるとされています。
BPSDは認知症の方の生活の質に大きく影響すると同時に、ご家族や介護者の負担にもなりやすい症状です。ご本人の性格や生活歴、環境などが大きく影響して現れる症状のため個人差が大きく発現の仕方もさまざまです。そのため、BPSDの予防と改善には家族や周囲の人との関係、デイサービスなどの環境調整やコミュニケーションの工夫、生活リズムの改善 などの非薬物的な支援が重要です。また、必要に応じて 漢方薬や抗うつ薬、向精神薬、睡眠薬などの薬物療法を併用することもあります。当院では、患者さんお一人おひとりの背景や症状に合わせて、適切な治療とケアを心がけています。
アルツハイマー型認知症は認知症の中で最も多いタイプで、全体の6-7割を占めています。アミロイドβ蛋白という蛋白が脳内に異常に蓄積することで神経細胞が徐々に破壊されて引き起こされる認知症です。認知症は年単位で進行していきます。現時点では認知症を治す治療法はないため、内服や生活環境を調整することによる認知症の進行予防、BPSD(怒りっぽいなどの認知症の周辺症状)の予防と改善が重要です。
レビー小体型認知症はアルツハイマー病に次いで多くみられる認知症です。脳の神経細胞に「レビー小体」と呼ばれる異常な蛋白が溜まり、情報伝達や記憶、運動、自律神経などの働きに影響を与えます。アルツハイマー病と違い、記憶障害だけでなく
を伴うことが特徴です。
前頭側頭型認知症は脳の前方(前頭葉)・側方(側頭葉)が萎縮していくことで起こる認知症です。アルツハイマー病のように記憶障害のみが見られるタイプではなく、初期から性格、行動、言葉の面での変化が目立つのが特徴です。具体的には、社会に不適切な言動、他人への共感がなくなる、衝動的な行動、食欲や食べ物の好みが変わるなどの変化が見られます。比較的若い年齢(40-60代)で発症することが多いとされます。アルツハイマー病と同様に進行する認知症であるため、早期に診断し、介護・支援を工夫するケアの計画を立てることが重要です。
血管性認知症とは脳血管障害(脳梗塞・脳出血など)によって起こる認知症です。血管性認知症では、そのほかの認知症でもみられる症状(記憶障害、注意障害、言語障害など)に加えて脳血管障害による神経症状(運動麻痺、歩行障害、感覚障害、構音障害、嚥下障害などの局所神経症状)がみられます。記憶力は低下していても理解力や判断力が比較的保たれていることがあり、できることとできないことがはっきりしているため「まだら認知症」とも言われ、段階的に悪化することが多いです。血管性認知症のリスクは高血圧、糖尿病、高コレステロール、喫煙、不整脈などの脳血管障害のリスクと重なっていています。そのためこれらのリスクをコントロールすることが認知症の予防や進行予防につながります。
認知症には、治療によって改善が期待できる原因疾患が含まれていることがあります。そのため、適切な検査を行い、認知症の背後に隠れた病気を見逃さないことは認知症の診療でとても重要と考えています。
治療によって回復する認知症としては下のような病気があります。
| 問診・診察 | どのようなタイミングで物忘れが起こるのか、患者様のお悩みはどのようなことかを詳しくお伺いします。物忘れによってどの程度の日常生活障害があるのか、より客観的な評価を行うために、ご家族も同席していただくことを推奨しています。 また、現在服用している薬や病歴など、認知症の原因となるものがないかお伺いします。 運動機能障害や失行や歩行異常がないかを診察いたします。 |
|---|---|
| 神経心理検査 | 認知症の程度を確認するため、簡単な質問(今日は何月何日ですかと尋ねたり、簡単な計算問題をする)を投げかけて、脳の働きをチェックします。(改訂長谷川式認知症スケール(HDS-R)、ミニメンタルステート検査(MMSE)など) 必要に応じて2回行う場合もあります。 |
| 血液検査 | 物忘れの原因となる内分泌異常や代謝異常がないか必要に応じて血液検査を行い確認します。 |
| 画像検査 | 物忘れの原因となる脳疾患がないか必要に応じてMRI検査を行います。 MRI検査ではVSRADという脳の海馬の体積(萎縮)を数値化するソフトを用います。認知症の補助診断になります。 |
TOP